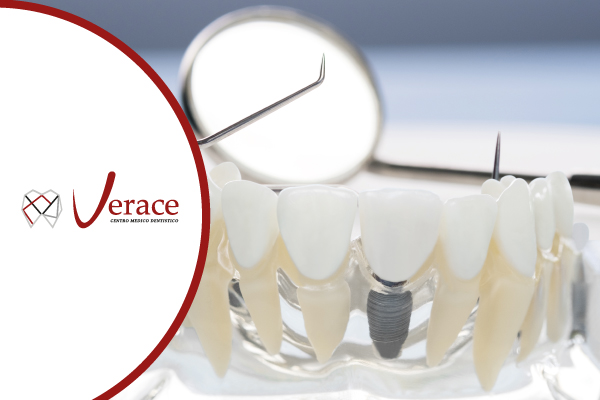
La perdita di uno o più denti rappresenta una problematica più complessa di quanto molti possano immaginare.
Oltre al ben noto impatto estetico, che può influire significativamente sull’autostima e sulle relazioni sociali, la mancanza di elementi dentali comporta profonde conseguenze funzionali e strutturali per l’intero cavo orale.
Gli impianti dentali rappresentano oggi la soluzione più efficace e duratura per risolvere queste problematiche.
Si tratta di dispositivi, inseriti direttamente nell’osso, che fungono da radici artificiali su cui è possibile fissare corone, ponti o protesi.
Grazie a un approccio altamente personalizzato e basato su un’attenta valutazione clinica e radiologica, gli impianti permettono di ristabilire non solo l’armonia estetica del sorriso, ma anche il comfort funzionale, la corretta masticazione e una pronuncia naturale.
Questa guida nasce con l’obiettivo di accompagnarti in un percorso informativo chiaro e rassicurante, offrendo spiegazioni dettagliate sui vari aspetti degli impianti dentali: dalle tecniche e tipologie fino alla gestione post-operatoria e alla manutenzione.
L’intento è fornire un quadro completo e trasparente, per permettere a chiunque di affrontare con consapevolezza e serenità la decisione di ricorrere a questa importante terapia, valorizzando il proprio benessere orale e la qualità della vita.
Cos’è un impianto dentale
Un impianto dentale è una struttura protesica permanente utilizzata per sostituire uno o più denti mancanti.
Nella pratica, si tratta di una radice artificiale che viene inserita chirurgicamente nell’osso mascellare o mandibolare per sostenere una corona dentale, un ponte o una protesi completa.
Una volta inserito nell’osso, l’impianto non svolge subito la funzione di supporto protesico, ma necessita di un periodo di guarigione durante il quale avviene il processo di osteointegrazione.
Si tratta di un fenomeno biologico attraverso cui le cellule ossee crescono e si legano direttamente alla superficie dell’impianto, senza interposizione di tessuti molli o fibrosi.
Questo processo è fondamentale per garantire la stabilità a lungo termine dell’impianto e può richiedere dalle 6 alle 16 settimane, a seconda della qualità ossea, della tecnica chirurgica e delle condizioni generali del paziente.
L’impianto è studiato per funzionare come una radice naturale, offrendo una base solida e sicura per il dente artificiale, permettendo di ripristinare non solo l’estetica del sorriso, ma anche la funzione masticatoria e il corretto equilibrio occlusale.
Se posizionato correttamente e sottoposto a una scrupolosa manutenzione professionale e domiciliare, un impianto dentale può avere una durata superiore ai 20-30 anni, con percentuali di successo che oggi superano il 95% dei casi.
È importante sottolineare che gli impianti dentali non sono tutti uguali: possono differire per forma, dimensione, tipo di connessione protesica e trattamento superficiale della vite implantare, aspetti che il professionista valuta in base al caso clinico specifico.
Inoltre, il successo di un impianto dipende anche da fattori sistemici del paziente, come abitudini di vita, igiene orale, salute generale e densità ossea.
In sintesi, l’impianto dentale rappresenta oggi la soluzione più moderna, efficace e conservativa per la sostituzione dei denti mancanti, capace di garantire funzionalità, estetica e benessere a lungo termine.
Anatomia degli impianti dentali: componenti e materiali
Un impianto dentale moderno può essere considerato una vera e propria micro-struttura architettonica di precisione, progettata per integrarsi con i tessuti biologici e per restituire al paziente sia la funzione masticatoria sia l’estetica del sorriso.
Comprendere la sua anatomia aiuta a cogliere quanto sia sofisticata e avanzata questa soluzione riabilitativa.
Un impianto dentale è infatti composto da tre elementi principali, ognuno con una funzione ben precisa.
1. Il corpo implantare (vite endossea)
Il corpo implantare è la componente che viene inserita chirurgicamente all’interno dell’osso mascellare o mandibolare.
Ha una forma a vite, più o meno affusolata, e può presentare varie lunghezze e diametri, selezionati in base alla quantità e qualità di osso disponibile e alla posizione del dente da sostituire.
Questo elemento funge da radice artificiale e garantisce la stabilità primaria e definitiva dell’impianto grazie al processo di osteointegrazione, durante il quale le cellule ossee si fondono alla superficie implantare.
2. L’abutment (moncone implantare)
Il moncone, o abutment, è il componente che collega il corpo implantare alla corona protesica.
Viene avvitato o cementato sulla vite endossea e fuoriesce dalla gengiva, rappresentando il punto di appoggio per la parte visibile del dente.
Gli abutment possono essere:
- standardizzati, con misure e angolazioni predefinite;
- personalizzati (custom-made), realizzati su misura attraverso tecnologie CAD-CAM, per adattarsi perfettamente alle caratteristiche anatomiche del paziente e ottenere il miglior risultato estetico e funzionale.
I materiali utilizzati per gli abutment includono:
- Titanio: il più diffuso, grazie all’elevata resistenza e alla perfetta compatibilità biologica.
- Zirconia: utilizzata prevalentemente nelle zone estetiche anteriori, per il colore bianco che imita il dente naturale e per l’assenza di metalli, riducendo il rischio di reazioni allergiche o discromie gengivali.
- Materiali ibridi: con una base in titanio, per garantire solidità strutturale, e una parte visibile in zirconia, per un’estetica impeccabile.
L’abutment svolge anche un ruolo fondamentale nel modellare il profilo gengivale e nel creare una transizione naturale tra impianto e corona.
3. La corona protesica
La corona è la parte visibile dell’impianto, ovvero il dente artificiale che viene fissato sopra l’abutment.
Ha la funzione di ripristinare l’estetica e la funzione masticatoria, risultando indistinguibile da un dente naturale grazie all’uso di materiali innovativi e tecniche di modellazione digitale.
Le corone possono essere:
- cementate sull’abutment, mediante un adesivo dentale;
- avvitate, soluzione che permette una rimozione più agevole in caso di controlli o interventi di manutenzione.
I materiali più utilizzati per le corone implantari sono:
- ceramiche integrali (come il disilicato di litio o la zirconia monolitica), apprezzate per la loro traslucenza e per il colore molto simile allo smalto naturale;
- ceramiche stratificate su zirconia, che combinano la resistenza del nucleo in zirconia con la naturalezza della ceramica stratificata a mano;
-
compositi dentali di ultima generazione, utilizzati in alcuni casi per corone provvisorie o per riabilitazioni estetiche temporanee.
Materiali utilizzati negli impianti dentali
La scelta dei materiali è determinante per garantire biocompatibilità, resistenza, osteointegrazione e resa estetica.
I materiali impiegati nella moderna implantologia sono frutto di decenni di ricerca e sviluppo.
Titanio
Il titanio è il materiale di riferimento per gli impianti dentali, grazie al suo straordinario livello di biocompatibilità e alla capacità di favorire l’osteointegrazione senza provocare reazioni avverse.
Si presenta in diverse classi di purezza e può essere ulteriormente migliorato mediante trattamenti superficiali che ne ottimizzano le proprietà meccaniche e biologiche.
I vantaggi del titanio includono:
- eccellente resistenza alla corrosione e all’usura;
- compatibilità con i tessuti ossei e gengivali;
- capacità di integrarsi solidamente con l’osso attraverso l’osteointegrazione;
- lunga durata nel tempo, con tassi di successo superiori al 95%.
Le superfici implantari in titanio possono essere sabbiato-acidate, anodizzate o trattate con tecnologie innovative che aumentano l’adesione cellulare.
Zirconia
La zirconia, o ossido di zirconio tetragonale stabilizzato con ittrio, è un materiale ceramico ad alte prestazioni che ha guadagnato crescente popolarità per le sue eccellenti qualità estetiche e la totale assenza di metallo.
È indicata soprattutto nei settori anteriori e nei pazienti allergici o sensibili ai metalli.
I vantaggi della zirconi sono:
- colore bianco naturale, che non lascia trasparire ombre scure attraverso le gengive;
- elevata biocompatibilità e basso rischio di reazioni allergiche;
- ottima resistenza alla placca batterica;
- alta resistenza meccanica e durezza.
La zirconia rappresenta oggi la soluzione d’elezione per i pazienti che desiderano una riabilitazione completamente “metal-free”.
Impianti ibridi
In alcuni casi si opta per soluzioni ibride, che combinano le qualità del titanio e della zirconia.
Ad esempio: un corpo implantare in titanio per garantire resistenza e osteointegrazione e un abutment o una fascia estetica in zirconia per migliorare l’estetica gengivale e il risultato finale.
Questa configurazione è particolarmente indicata per riabilitazioni complesse o per settori estetici particolarmente esposti.
Tipologie di impianti dentali
Nel panorama dell’implantologia moderna esistono diverse tipologie di impianti dentali, ciascuna progettata per adattarsi alle specifiche condizioni anatomiche e funzionali del paziente:
- impianti endossei
- impianti subperiostali
- mini-impianti
- impianti transossei
- impianti zigomatici
La scelta dipende da numerosi fattori, tra cui la qualità e quantità di osso disponibile, le esigenze estetiche, la presenza di patologie sistemiche e le aspettative del paziente.
Approfondiamo nel dettaglio l’impianto dentale più comune.
Impianti endossei (standard)
Gli impianti endossei sono la tipologia più utilizzata e rappresentano oggi lo standard di riferimento in implantologia orale.
Si tratta di viti cilindriche o coniche che vengono posizionate direttamente all’interno dell’osso mascellare o mandibolare attraverso un piccolo intervento chirurgico.
La scelta della lunghezza e del diametro dell’impianto è personalizzata in base a:
- quantità e qualità dell’osso disponibile,
- posizione del dente da sostituire,
- tipo di carico masticatorio previsto.
Questi impianti possono essere inseriti contestualmente all’estrazione dentale (impianto post-estrattivo immediato) o dopo un periodo di guarigione dell’osso e dei tessuti molli.
A seconda dei casi, possono essere caricati (cioè può essere messa la corona protesica):
- immediatamente (entro 48 ore), per situazioni estetiche strategiche,
- precocemente (entro 4-8 settimane),
- a carico differito (dopo 3-6 mesi), in presenza di osso di qualità scarsa o in pazienti sistemicamente compromessi.
Grazie ai trattamenti di superficie e alle tecniche chirurgiche minimamente invasive, gli impianti endossei offrono oggi tassi di successo superiori al 97-98% a 10 anni.
Processo implantologico: fasi, tempi e protocolli
Il trattamento implantare è un percorso articolato, composto da diverse fasi che richiedono una pianificazione accurata e un’esecuzione rigorosa, finalizzate a garantire la massima sicurezza, prevedibilità e successo a lungo termine.
Ogni fase è determinante per il risultato finale e va personalizzata in base alle condizioni cliniche e alle esigenze specifiche del paziente.
1. Diagnosi e pianificazione
La fase diagnostica rappresenta il passaggio più importante di tutto il percorso implantologico.
Un’indagine approfondita consente di identificare eventuali controindicazioni, valutare la quantità e qualità dell’osso disponibile e pianificare il posizionamento ideale dell’impianto.
Vediamo nel dettaglio cosa avviene in questa fase.
Valutazione clinica e anamnestica
- Raccolta di un’anamnesi medica dettagliata, con particolare attenzione a patologie sistemiche (diabete, osteoporosi, cardiopatie, immunodeficienze).
- Valutazione delle abitudini del paziente: fumo, alcol, bruxismo, scarsa igiene orale.
- Esame obiettivo intraorale: stato delle gengive, presenza di infezioni, mobilità dentale residua, stato protesico preesistente.
Pianificazione guidata digitale
Attraverso software implantologici dedicati, il chirurgo può:
- simulare in ambiente virtuale il posizionamento dell’impianto;
- determinare lunghezza, diametro, inclinazione e profondità ideali;
- progettare guide chirurgiche personalizzate (realizzate in stampa 3D) che consentono un inserimento estremamente preciso, riducendo tempi operatori e margini di errore.
Nei casi complessi, può essere utile un consulto multidisciplinare con odontotecnico, protesista e specialista in chirurgia maxillo-facciale.
2. Fase chirurgica
La fase chirurgica prevede l’inserimento fisico dell’impianto nell’osso e può variare leggermente in base al tipo di protocollo adottato (a carico immediato, precoce o differito).
Ecco cosa avviene in questa fase.
Anestesia e accesso chirurgico
- L’intervento si esegue generalmente in anestesia locale infiltrativa. In pazienti ansiosi o per interventi complessi è possibile ricorrere a sedazione cosciente.
- Incisione a livello della cresta alveolare e scollamento del lembo gengivale per accedere all’osso.
Osteotomia
- Foratura dell’osso secondo un protocollo calibrato, progressivo, in base al diametro e alla lunghezza dell’impianto scelto.
- Utilizzo di frese specifiche a velocità controllata e con abbondante irrigazione salina per evitare il surriscaldamento osseo.
Inserimento dell’impianto
- Avvitamento dell’impianto nel sito preparato secondo le indicazioni relative.
- In base alla stabilità primaria ottenuta e alla qualità ossea, si decide se:
- suturare il sito chirurgico in modo da far richiudere completamente la gengiva sull’impianto;
- applicare un tappo di guarigione e far guarire una gengiva intorno ad esso;
- posizionare una protesi immediata che sia provvisoria o definitiva (se previsto dal piano di trattamento).
In seguito bisogna aspettare i tempi di osteointegrazione ovvero la formazione di tessuto osseo a contatto diretto con l’impianto, che avviene solitamente in un arco di tempo dai 2 ai 6 mesi.
Nei casi estetici, come ad esempio a livello dei denti anteriori, una volta inserito l’impianto o gli impianti, verrà fatta una protesi provvisoria. Quindi il paziente, non andrà mai via senza denti perché verranno installati i provvisori nella stessa giornata dell’inserimento implantare.
3. Posizionamento dell’abutment e corona definitiva
Una volta completata l’osteointegrazione e ottenuta la stabilità secondaria dell’impianto, si procede alla fase protesica definitiva.
Scopertura dell’impianto
- In caso di protocollo sommerso, si esegue una piccola incisione gengivale per scoprire l’impianto e posizionare un tappo di guarigione per 7-14 giorni, utile a modellare i tessuti molli perimucosali
Posizionamento dell’abutment
- Avvitamento del pilastro protesico definitivo, che servirà da supporto per la corona.
- Verifica della passività e della chiusura marginale.
Impronta protesica
Può essere eseguita:
- in modo tradizionale con cucchiai individuali e materiali di precisione (silicone, polieteri);
- tramite impronta digitale intraorale con scanner 3D, che consente maggiore accuratezza e comfort per il paziente.
Realizzazione e montaggio della corona definitiva
- L’odontotecnico realizza la corona su misura in ceramica, zirconia o composito.
- Avvitamento o cementazione della protesi sull’abutment.
- Verifica dell’occlusione, dei contatti laterali e dell’estetica.
- Istruzioni post-trattamento e programma di mantenimento implantare.
Inserimento implantare: differenze in base alla situazione di partenza
Ovviamente il processo implantologico può variare e seguire protocolli diversi a seconda della condizione clinica di partenza.
Nel caso di estrazione del dente con inserimento implantare contestuale, si procede alla rimozione del dente compromesso e, se le condizioni ossee e gengivali lo permettono, all’immediato posizionamento dell’impianto nella stessa seduta.
Questa soluzione riduce il numero di interventi e i tempi totali di riabilitazione, ma richiede una valutazione molto accurata della stabilità primaria e dell’assenza di infezioni locali.
Se invece si opta per l’estrazione con attesa di guarigione, dopo la rimozione del dente si lascia trascorrere un periodo di circa 8-12 settimane per permettere ai tessuti ossei e gengivali di guarire e rigenerarsi, prima di procedere con l’inserimento dell’impianto.
Questa scelta è consigliata in presenza di infezioni, difetti ossei importanti o situazioni che non consentono un carico immediato.
Infine, nel caso in cui il dente manca già da tempo, si valuta con un’adeguata diagnostica tridimensionale la quantità e qualità di osso disponibile.
Se il volume osseo è sufficiente, si può procedere direttamente al posizionamento dell’impianto; in caso contrario, può rendersi necessaria una rigenerazione ossea preliminare o contestuale.
In tutte le situazioni, la decisione clinica viene presa in base a criteri di sicurezza, predicibilità e rispetto della salute dei tessuti circostanti, per garantire un risultato stabile, funzionale ed esteticamente armonioso nel tempo.
Tempi medi complessivi del percorso implantologico
- Diagnosi e pianificazione: 1-2 settimane.
- Intervento chirurgico: 15 – 20 minuti per impianto singolo.
- Osteointegrazione: 2-6 mesi a seconda della sede.
- Protesizzazione definitiva: 2-3 settimane dalla presa impronta.
I vantaggi degli impianti dentali
L’implantologia moderna offre una soluzione protesica avanzata e personalizzata che va ben oltre il semplice ripristino di un elemento dentale mancante.
Gli impianti dentali rappresentano oggi la soluzione di prima scelta in molte situazioni cliniche per una serie di vantaggi estetici, funzionali, biologici e psicologici.
Vediamo i principali.
Risultato estetico naturale
Il dente protesico fissato su impianto si integra perfettamente nella linea del sorriso grazie a materiali di ultima generazione (ceramica integrale, zirconia, disilicato di litio) che riproducono fedelmente traslucenza, colore e morfologia del dente naturale.
Punti di forza estetici:
- profilo gengivale personalizzato attorno al moncone implantare, che ripristina in modo armonioso i contorni naturali;
- possibilità di modellare il colletto gengivale attraverso provvisori personalizzati (profilatura dei tessuti molli);
- nelle zone anteriori, impianti posizionati con tecniche flapless o minimamente invasive riducono il rischio di recessioni gengivali e inestetismi.
Recupero funzionale completo
Un impianto dentale consente di recuperare la funzione masticatoria in modo pressoché identico al dente naturale.
Grazie alla sua integrazione diretta con l’osso, l’impianto sopporta i carichi occlusali in modo efficace e stabile.
Aspetti funzionali:
- possibilità di consumare qualsiasi tipo di alimento, compresi cibi duri o fibrosi;
- recupero della capacità fonatoria corretta, senza alterazioni nel parlato come talvolta accade con protesi mobili;
- ripristino dell’equilibrio occlusale e articolare, prevenendo sovraccarichi sui denti naturali residui.
Protezione del patrimonio osseo residuo
Una delle conseguenze più significative della perdita dentale è il riassorbimento progressivo dell’osso alveolare per mancanza di stimolo biomeccanico.
L’impianto dentale, trasmettendo le forze masticatorie direttamente all’osso, mantiene la stimolazione funzionale fisiologica, prevenendo il riassorbimento.
Benefici ossei:
- conservazione del volume e della morfologia ossea;
- migliore supporto ai tessuti molli gengivali, che conservano volume e altezza;
- riduzione della necessità di innesti ossei o rigenerazioni future.
Preservazione dei denti naturali adiacenti
A differenza del classico ponte dentale su denti naturali, che richiede la limatura di quelli adiacenti per creare gli appoggi, l’impianto è una soluzione autonoma e indipendente.
Vantaggi:
- nessun sacrificio di tessuto dentale sano;
- mantenimento della vitalità dei denti naturali vicini;
- minore rischio di carie, fratture o devitalizzazioni sui pilastri.
Stabilità senza fastidi
Gli impianti sono fissi e integrati all’osso, eliminando i fastidi legati alle protesi mobili:
- niente colle o paste adesive;
- nessun rischio di mobilità o dislocazione durante i pasti o il parlato;
- scomparsa della fastidiosa sensazione di corpo estraneo e dell’ingombro tipico di alcune protesi rimovibili;
- maggiore comfort nel lungo periodo.
Durata a lungo termine
Numerose pubblicazioni scientifiche hanno dimostrato che gli impianti dentali, se ben mantenuti e sottoposti a controlli periodici, possono vantare una percentuale di successo superiore al 90% a 10 anni, con molti casi documentati di durata oltre i 20 anni.
Fattori che contribuiscono alla longevità:
- corretta pianificazione protesica e occlusale;
- igiene orale domiciliare adeguata;
- visite di controllo e sedute di igiene professionale periodiche;
- astensione da fumo e controllo di patologie sistemiche.
Benefici psicologici e sociali
Oltre agli aspetti clinici, il recupero del sorriso ha un impatto positivo profondo sulla sfera emotiva e relazionale del paziente:
- aumento dell’autostima e della sicurezza personale;
- maggiore predisposizione al contatto sociale e alla vita di relazione;
- miglioramento della qualità di vita percepita;
- superamento dell’imbarazzo o della limitazione a sorridere o parlare liberamente.
Rischi, complicazioni e controindicazioni degli impianti dentali
Sebbene gli impianti dentali rappresentino oggi una delle soluzioni più affidabili e predicibili in odontoiatria, è fondamentale conoscere i possibili rischi intraoperatori, le complicanze post-operatorie e a lungo termine, nonché le controindicazioni assolute e relative al trattamento implantare.
Durante la chirurgia implantare
- Lesioni nervose: il nervo alveolare inferiore è una struttura sensibile che decorre all’interno della mandibola. Se l’impianto è posizionato troppo vicino o in contatto con il nervo, può provocare parestesia temporanea o permanente (formicolio, intorpidimento di mento, labbro, gengiva). Nei casi gravi, la sensibilità può non tornare completamente, causando un disagio permanente.
- Perforazione del seno mascellare: nella regione posteriore del mascellare superiore, gli impianti devono rispettare la distanza dal seno mascellare. Un posizionamento errato può causare infezioni croniche del seno (sinusite) o il fallimento dell’impianto.
- Emorragie: le emorragie durante l’intervento sono generalmente modeste e controllabili, ma in rari casi possono verificarsi lesioni di vasi sanguigni nel pavimento della bocca.
Dopo l’intervento chirurgico
- Dolore, gonfiore e lividi: sono sintomi normali e transitori legati al trauma chirurgico.
- Infezioni post-operatorie: l’infezione può derivare da contaminazione batterica della ferita chirurgica o da igiene domiciliare inadeguata.
A lungo termine
- Fallimento implantare precoce: se l’osteointegrazione (fusione dell’impianto con l’osso) non avviene correttamente, l’impianto può:rimanere mobile, non sostenere la protesi, necessitare di rimozione.
- Perimplantite:è una infezione cronica dell’osso intorno all’impianto, simile alla parodontite nei denti naturali. È la principale causa di fallimento a lungo termine.
- Complicazioni meccaniche: oltre alle complicanze biologiche, esistono problematiche legate ai componenti protesici come: allentamento o frattura della vite di fissaggio, decementazione o distacco della corona, usura o frattura della ceramica.
Controindicazioni al trattamento implantare
Dopo i principali rischi vediamo quali sono le controindicazioni degli impianti dentali.
Controindicazioni assolute
- Patologie sistemiche non compensate: diabete mellito scompensato, osteoporosi grave in trattamento con bifosfonati per via endovenosa, immunodeficienze.
- Gravi deficit ossei non ricostruibili (in assenza di rigenerazione o innesto).
- Malattie parodontali attive non trattate.
- Età in cui la crescita ossea non è completata (adolescenti).
Controindicazioni relative
- Fumo (>10 sigarette/giorno): aumenta rischio di perimplantite e fallimento.
- Scarsa igiene orale o motivazione insufficiente.
- Bruxismo severo non controllato.
- Terapie farmacologiche prolungate (immunosoppressori, cortisonici).
In questi casi, una valutazione clinica multidisciplinare può aiutare a capire se si possono rimuovere i fattori di rischio prima di procedere.
FAQ: le domande più frequenti sugli impianti dentali
Quando si parla di impianti dentali sorgono spesso dubbi e perplessità nei pazienti, pur trattandosi di procedure estremamente sicure.
Vogliamo quindi rispondere alle domande più comuni su questo argomento.
Sentirò dolore durante o dopo l’intervento?
Durante l’inserimento dell’impianto, grazie all’anestesia locale o, se necessario, alla sedazione cosciente, il paziente non avverte alcun dolore.
L’intervento è generalmente ben tollerato e considerato poco traumatico, soprattutto se eseguito da operatori esperti con tecniche mini-invasive.
Nel post-operatorio, si possono avvertire fastidi moderati, gonfiore e una lieve sensazione di tensione nella zona trattata, tipici di qualsiasi procedura chirurgica orale.
Questi sintomi sono normalmente gestibili con farmaci antinfiammatori non steroidei, come ibuprofene o paracetamolo, secondo le indicazioni del medico.
Quando si possono riprendere le normali attività quotidiane?
Nella maggior parte dei casi, il ritorno alle normali attività lavorative e sociali avviene entro 24-48 ore dall’intervento.
Tuttavia, è consigliabile evitare:
- attività fisiche intense e sport da contatto per almeno 3-5 giorni, per ridurre il rischio di emorragie o traumatismi locali;
- esporsi a calore intenso (saune, bagno turco) e assumere cibi o bevande molto calde nelle prime 24 ore;
- masticare alimenti duri sulla zona trattata finché non indicato dal professionista.
Se è stato eseguito un impianto singolo in zona non visibile, spesso il recupero è rapidissimo.
Nei casi più complessi, come interventi di rigenerazione ossea o inserimento multiplo di impianti, possono essere richiesti tempi di ripresa più lunghi.
Fumare compromette il successo implantare?
Assolutamente sì. Il fumo determina una riduzione della vascolarizzazione ossea e gengivale, rallentando i processi di guarigione e favorendo infezioni.
Statisticamente, i pazienti fumatori hanno un rischio 2-3 volte superiore di insuccesso implantare rispetto ai non fumatori. Inoltre, il rischio di sviluppare perimplantite è notevolmente più alto.
È fortemente consigliato smettere o almeno ridurre significativamente il consumo prima e dopo l’intervento implantare per migliorare le probabilità di successo e la durata dell’impianto.
Gli impianti dentali possono davvero durare una vita?
Sì, potenzialmente sì.
Gli studi scientifici dimostrano che il tasso di successo implantare supera il 95% a 10 anni e rimane elevato anche a 20 anni se il paziente mantiene:
- un’igiene orale impeccabile,
- regolari controlli periodici dal dentista,
- corrette abitudini alimentari,
- astensione dal fumo e da parafunzioni come il bruxismo.
Alcuni impianti in pazienti virtuosi risultano stabili e funzionali anche oltre i 25 anni.
Tuttavia, è importante precisare che la longevità non dipende solo dalla qualità dell’impianto, ma soprattutto dalla collaborazione e responsabilità del paziente nel mantenimento quotidiano e nel rispetto dei controlli programmati.
Impianti Dentali: scopri se sono la soluzione giusta per te con i nostri esperti
Gli impianti dentali rappresentano oggi la soluzione più sicura, duratura ed efficace per ripristinare i denti mancanti, garantendo non solo un risultato estetico naturale ma anche un recupero funzionale completo.
Grazie ai progressi tecnologici è possibile pianificare e realizzare trattamenti altamente personalizzati, minimizzando rischi e tempi di guarigione.
Per questo, è fondamentale affidarsi a uno studio dentistico specializzato, con un’equipe multidisciplinare formata da professionisti esperti e aggiornati costantemente sulle migliori pratiche come il team di Studio Verace.
Insieme valuteremo il piano più adatto alle tue esigenze, con la professionalità e la cura che meriti.